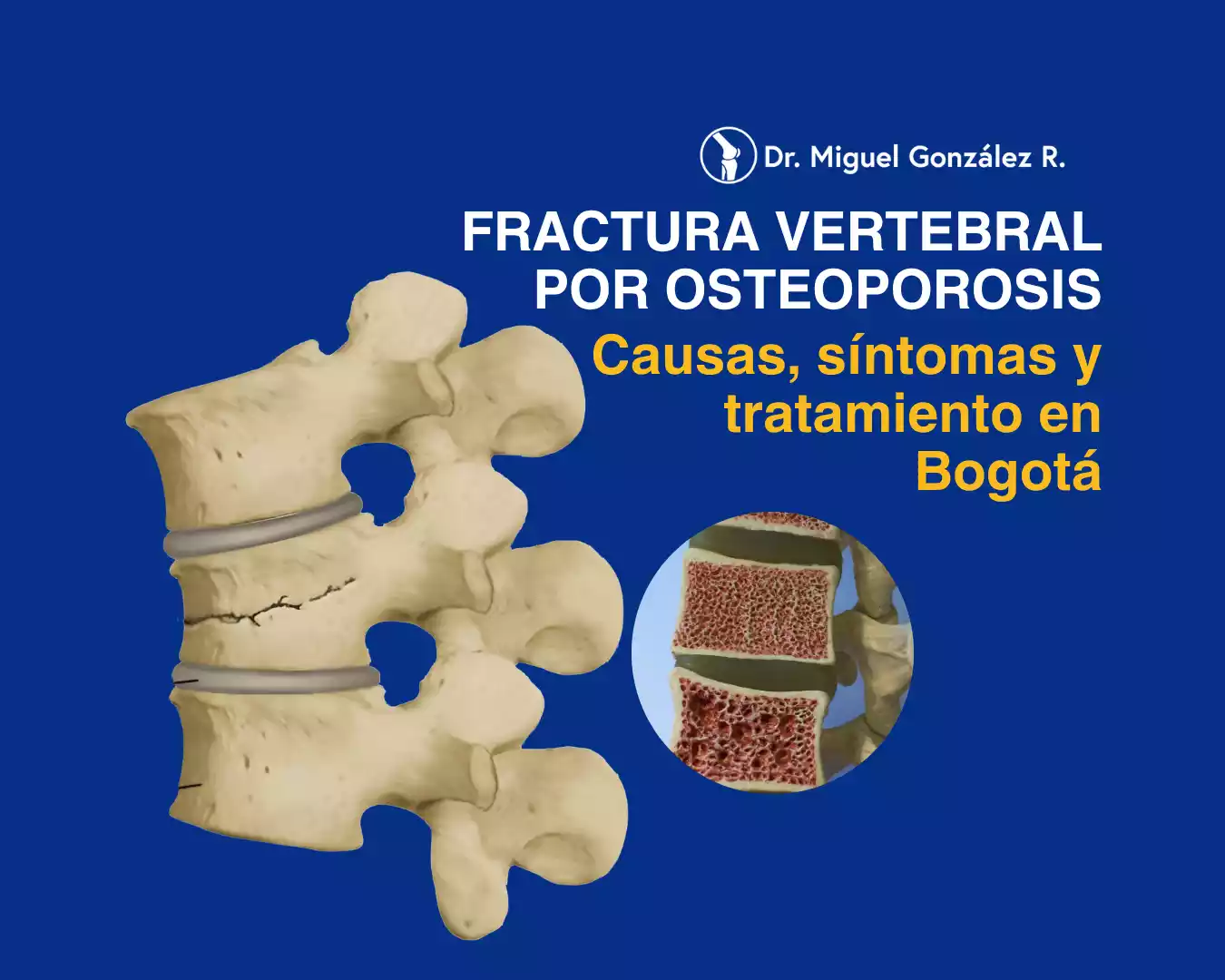
Cada semana, recibo en mi consultorio en Bogotá pacientes con fracturas vertebrales relacionadas con osteoporosis, que representan uno de los problemas de salud más frecuentes en adultos mayores de 65 años.
Según estudios internacionales, este tipo de fracturas afecta a una de cada cuatro mujeres y uno de cada ocho hombres en este grupo de edad. Sin embargo, lo más preocupante es que aproximadamente dos tercios de estas fracturas pasan completamente desapercibidas, ya que pueden presentarse sin síntomas evidentes o con molestias tan leves que se atribuyen a los “achaques” o al “desgaste normal” del envejecimiento.
Los riesgos por no tratar una fractura vertebral o no hacerlo adecuadamente son considerables, pues aumenta significativamente el riesgo de sufrir nuevas fracturas, no solo en la columna sino también en otras partes del cuerpo como la cadera. Además, esto puede generar deformidades progresivas de la columna que afectan la calidad de vida, la movilidad y la capacidad funcional de la persona.
En este artículo quiero compartirte información clara y precisa sobre qué son las fracturas vertebrales por osteoporosis, cómo reconocer las señales de alerta, los métodos de diagnóstico disponibles y las opciones de tratamiento ortopédico con las que contamos actualmente. Mi objetivo es brindarte las herramientas necesarias para identificar esta condición tempranamente y tomar decisiones informadas sobre el cuidado de tu salud y la de tus seres queridos.
1. ¿Qué es una fractura vertebral por osteoporosis?
Una fractura vertebral por osteoporosis es el colapso o aplastamiento de una o más vértebras debido a la pérdida de resistencia del hueso. Para entenderlo mejor, imagina que las vértebras son como pequeños bloques de construcción que sostienen todo el peso de la parte superior del cuerpo. Cuando estos “bloques” se debilitan por la osteoporosis, pueden ceder ante cargas que normalmente soportarían sin problema.
La osteoporosis es una enfermedad que hace que los huesos pierdan densidad y se vuelvan porosos, como una esponja cada vez más hueca. Este proceso ocurre gradualmente y, por lo general, no causa síntomas hasta que se produce la primera fractura. La pérdida de densidad ósea es especialmente acelerada en las mujeres después de la menopausia debido a la disminución de estrógenos, aunque también afecta a los hombres, especialmente después de los 70 años.
Estadísticamente, las personas que presentan mayores probabilidades de sufrir este tipo de fracturas son:
- Mujeres posmenopáusicas, especialmente después de los 65 años
- Hombres mayores de 70 años
- Personas con antecedentes familiares de osteoporosis o fracturas
- Individuos con bajo peso corporal o estructura ósea pequeña
- Pacientes que han usado corticosteroides por períodos prolongados
- Personas con enfermedades como artritis reumatoide, hipertiroidismo o problemas de absorción intestinal
- Fumadores o personas con consumo excesivo de alcohol
- Individuos sedentarios o con poca exposición al sol (deficiencia de vitamina D)
Lo que hace particularmente peligrosas a estas fracturas es que pueden ocurrir durante actividades cotidianas aparentemente inofensivas: al toser, estornudar, levantar una bolsa del mercado, o incluso al agacharse para recoger algo del suelo.
2. Señales de alerta que no debes ignorar
Reconocer los síntomas tempranos de una fractura vertebral puede marcar la diferencia entre un tratamiento exitoso y complicaciones a largo plazo. Aunque muchas fracturas son inicialmente silenciosas, existen señales de alerta importantes:
Dolor de espalda repentino sin trauma claro: Este es el síntoma más común y significativo. Se presenta como un dolor agudo, punzante, que aparece súbitamente en la parte media o baja de la espalda, incluso durante actividades rutinarias. A diferencia del dolor muscular común, este dolor tiende a ser más intenso al estar de pie o caminar, y puede mejorar parcialmente al acostarse.
Pérdida de estatura progresiva: Muchos pacientes que luego son diagnosticados con fracturas vertebrales por osteoporosis me expresan en las primeras consultas que notan que la ropa les comienza a quedar más larga, necesitan ajustar el asiento del automóvil, o que sus familiares comentan que los ven “más bajitos”. Estas son señales que pueden indicar un colapso vertebral. En términos generales, una pérdida de más de 3 centímetros en un año o 4 centímetros desde los 25 años es significativa.
Encorvamiento de la espalda (cifosis): El desarrollo de una curvatura exagerada hacia adelante de la columna, conocida popularmente como “joroba”, especialmente en la parte superior de la espalda. Esto ocurre cuando varias vértebras se colapsan, alterando la alineación normal de la columna.
Limitación para caminar o moverse: Dificultad progresiva para realizar actividades que antes no representaban problema, como caminar distancias cortas, subir escaleras, o mantener la postura erguida por períodos prolongados. También puede presentarse fatiga inusual durante actividades cotidianas.
Antecedentes de otras fracturas: Si has tenido fracturas previas con traumas menores (como una fractura de muñeca al caerse de su propia altura), esto aumenta significativamente la probabilidad de tener fracturas vertebrales, incluso si no han causado síntomas evidentes.
Otros síntomas a considerar:
- Dolor que se irradia hacia los costados o el abdomen
- Sensación de que los órganos internos están “comprimidos”
- Dificultad para respirar profundamente en casos severos
- Cambios en el equilibrio o mayor tendencia a las caídas
3. Cómo se detecta una fractura vertebral
El diagnóstico preciso de las fracturas vertebrales requiere una evaluación médica completa que combina la historia clínica, el examen físico y estudios de imagen especializados.
Evaluación clínica inicial: Durante la consulta, realizo una evaluación detallada de los síntomas, factores de riesgo y un examen físico que incluye la medición precisa de la estatura y evaluación de la curvatura espinal del paciente. También evalúo su fuerza muscular, reflejos y capacidad de movimiento.
Rayos X de columna vertebral: Son el primer estudio de imagen diagnóstica que solicito. Las radiografías pueden mostrar cambios en la forma de las vértebras, pérdida de altura vertebral o deformidades angulares. Sin embargo, es importante saber que las radiografías convencionales pueden no detectar fracturas muy recientes (menos de 7-10 días) o fracturas leves.
Densitometría ósea (DEXA scan): Aunque no diagnostica la fractura directamente, este estudio es fundamental para confirmar la presencia de osteoporosis y evaluar el riesgo de futuras fracturas. Proporciona información valiosa sobre la densidad ósea en columna, caderas y otras áreas.
Resonancia magnética: Es el estudio más preciso para detectar fracturas vertebrales, especialmente las recientes. Puede distinguir entre fracturas nuevas y antiguas, y ayuda a descartar otras causas de dolor como tumores, infecciones o hernias discales. Se solicita cuando hay sospecha alta de fractura pero las radiografías son normales, o cuando se planifica un tratamiento específico.
Tomografía computarizada: Se utiliza en casos específicos para evaluar la estabilidad de la fractura, la afectación de los elementos posteriores de la vértebra, o para planificar procedimientos terapéuticos especializados.
Como vemos, son varias las maneras que tenemos los especialistas en Ortopedia Geriátrica para detectar las fracturas vertebrales por osteoporosis. Lo más importante es buscar atención médica ante los primeros síntomas, incluso si parecen leves. Un diagnóstico temprano no solo permite un tratamiento más efectivo, sino que también ayuda a implementar medidas preventivas para evitar nuevas fracturas. Recuerda que cada fractura vertebral aumenta hasta en cinco veces el riesgo de sufrir una nueva fractura.
4. Opciones ortopédicas actuales para el tratamiento
El enfoque terapéutico para las fracturas vertebrales por osteoporosis ha evolucionado significativamente, ofreciendo alternativas efectivas tanto para el alivio del dolor como para la estabilización de la columna. El tratamiento siempre debe ser personalizado según las características específicas de cada paciente.
El manejo conservador es el enfoque inicial para la mayoría de los pacientes y incluye varias estrategias integradas:
- Control del dolor: Utilizamos un enfoque escalonado que comienza con analgésicos simples y antiinflamatorios no esteroideos, progresando según sea necesario a medicamentos más específicos. El objetivo es proporcionar alivio efectivo mientras minimizamos los efectos secundarios, especialmente importantes en pacientes mayores.
- Uso de ortesis (fajas o corsés): Los dispositivos de soporte espinal ayudan a limitar el movimiento doloroso de la columna y proporcionan estabilidad durante las actividades diarias. Sin embargo, su uso debe ser supervisado cuidadosamente y por lo general debe ser temporal, ya que el uso prolongado puede llevar a debilidad muscular.
- Fisioterapia especializada: Un programa de ejercicios diseñado específicamente para fortalecer los músculos de la espalda, mejorar la postura y mantener la flexibilidad. Incluye ejercicios de fortalecimiento del core, técnicas de respiración y entrenamiento de equilibrio para prevenir caídas.
- Modificación de actividades: Orientación sobre técnicas seguras para realizar actividades cotidianas, evitando movimientos que puedan agravar la lesión o causar nuevas fracturas.
Cuando el manejo conservador no proporciona alivio adecuado después de 6-8 semanas de tratamiento, o en casos de fracturas severas con deformidad significativa, existen procedimientos médicos especializados, como los procedimientos mínimamente invasivos, que pueden ofrecer alivio rápido y efectivo del dolor. Estos incluyen técnicas de cementación vertebral que estabilizan la vértebra fracturada y pueden restaurar parcialmente su altura.
Sea cual sea el plan de tratamiento adoptado, el punto de partida es una evaluación especializada y personalizada. Cada caso es único, y factores como la edad del paciente, su estado de salud general, el nivel de actividad previo, la severidad de la fractura y la presencia de otras condiciones médicas influyen en la elección del tratamiento más apropiado. Por esta razón, es fundamental que el plan terapéutico sea desarrollado por un especialista en ortopedia con experiencia en el manejo de pacientes mayores.
Paralelamente al tratamiento de la fractura, es esencial abordar la osteoporosis para prevenir futuras fracturas. Esto incluye medicamentos específicos para fortalecer los huesos, suplementación adecuada de calcio y vitamina D, y modificaciones del estilo de vida.
5. Cuidados del paciente y prevención de nuevas fracturas
La recuperación exitosa de una fractura vertebral y la prevención de nuevos episodios requiere un enfoque integral que va más allá del tratamiento médico inmediato. Algunas estrategias para evitar nuevas fracturas son:
- Ejercicio guiado y seguro: El ejercicio regular es fundamental, pero debe ser apropiado para personas con osteoporosis. Los ejercicios de fortalecimiento con resistencia ayudan a mantener la densidad ósea, mientras que los ejercicios de equilibrio y coordinación reducen el riesgo de caídas. Actividades como caminar, tai chi adaptado, yoga suave y ejercicios acuáticos son particularmente beneficiosos. Es importante evitar ejercicios que involucren flexión hacia adelante de la columna o movimientos bruscos.
- Control del riesgo de caídas en el hogar: La mayoría de las fracturas en adultos mayores ocurren en casa. Por ello siempre recomiendo revisar y modificar el ambiente doméstico: instalar barras de apoyo en baños, mejorar la iluminación, eliminar alfombras sueltas, mantener pasillos despejados y usar calzado apropiado con suela antideslizante.
- Alimentación adecuada: Una dieta rica en calcio y vitamina D es esencial para la salud ósea. El calcio se encuentra en productos lácteos, vegetales de hoja verde, sardinas y alimentos fortificados. La vitamina D se obtiene principalmente a través de la exposición solar controlada y suplementos. También es importante mantener una ingesta adecuada de proteínas para preservar la masa muscular.
- Control de medicamentos: Algunos medicamentos pueden aumentar el riesgo de caídas o afectar la salud ósea. Es importante revisar regularmente todos los medicamentos con tu médico, incluyendo aquellos de venta libre, como las vitaminas y los suplementos.
Además de estas medidas, la familia y los cuidadores juegan un papel crucial en la recuperación de los pacientes que sufren fracturas vertebrales por osteoporosis. Su apoyo incluye ayudar con las actividades diarias durante la fase aguda, motivar la adherencia al tratamiento y ejercicios, identificar cambios en el estado de salud, y crear un ambiente seguro y de apoyo emocional.
Es importante que la familia comprenda que la recuperación es gradual y que pequeñas mejoras diarias son significativas. También deben estar atentos a signos de depresión o ansiedad, comunes después de fracturas vertebrales, y buscar ayuda profesional cuando sea necesario.
Igualmente, es fundamental que el seguimiento médico sea constante y regular. Las citas de control permiten evaluar la respuesta al tratamiento, ajustar medicamentos según sea necesario, y detectar tempranamente cualquier complicación. También son oportunidades para reforzar las medidas preventivas y resolver dudas que puedan surgir durante el proceso de recuperación.
6. Tratamiento de fracturas vertebrales por osteoporosis en Bogotá
En mi consultorio en Bogotá, frecuentemente atendiendo a personas adultas mayores que consultan por dolores de espalda leves, y que ya tienen fracturas vertebrales sin saberlo. Detectar tempranamente estas fracturas puede evitar complicaciones mayores. Pero, desafortunadamente, es común que muchos pacientes lleguen a mi consultorio después de meses o incluso años de convivir con molestias que atribuyen al “desgaste normal” de la edad, sin saber que tienen fracturas que podrían tratarse de forma efectiva.
La gran mayoría de los pacientes responden a un manejo médico: analgésicos, ortesis, reposo, terapia física. Sinembargo existen algunas alternativas de tratamiento cuando no hay respuesta favorable al manejo médico, como son los procedimientos quirúrgicos mínimamente invasivos: vertebroplastia (colocar cemento óseo dentro de la vértebra fracturada), cifoplastia o stentoplastia (colocación de dispositivos internos en las vértebras con fracturas). Cuando hay un compromiso neurológico y/o inestabilidad secundaria a la fractura, se requieren procedimientos quirúrgicos mayores con instrumentaciones y artrodesis para lograr recuperar el déficit neurológico y/o estabilizar el segmento de la columna comprometido.
El mensaje que te quiero dejar hoy es claro: las fracturas vertebrales por osteoporosis representan un desafío silencioso pero muy importante. Muchas de estas fracturas no causan dolor inmediato evidente, pero sí generan consecuencias progresivas a largo plazo como deformidad espinal, pérdida de autonomía y movilidad, mayor riesgo de nuevas fracturas y deterioro en la calidad de vida.
Para mí, es una gran satisfacción ver cómo pacientes que inicialmente llegan con limitaciones significativas pueden recuperar gran parte de su independencia con el tratamiento adecuado. Esto refuerza mi convicción de que la detección temprana y el manejo integral pueden cambiar dramáticamente el pronóstico. La educación del paciente y su familia es tan importante como el tratamiento médico, y cuando las personas comprenden su condición y se involucran activamente en su cuidado, los resultados son consistentemente mejores.
La buena noticia es que contamos con herramientas diagnósticas precisas y opciones de tratamiento efectivas. Sin embargo, la clave del éxito está en la detección temprana y el inicio oportuno del tratamiento integral. La prevención sigue siendo nuestra estrategia más poderosa: mantener un estilo de vida saludable, realizar ejercicio regular apropiado para la edad, seguir una alimentación balanceada rica en calcio y vitamina D, y consultar con un especialista para realizar evaluaciones regulares de salud ósea después de los 50 años.
Si tú o algún ser querido presenta alguno de los síntomas que describí en este artículo, no dudes en buscar evaluación médica especializada. Como especialista en Ortopedia Geriátrica, mi compromiso es brindar a cada paciente la atención más actualizada y personalizada, combinando la evidencia científica más reciente con la experiencia clínica y el cuidado humano que cada persona merece.
Recuerda que cada día que pasas sin diagnóstico y tratamiento adecuado es una oportunidad perdida para mejorar tu calidad de vida y prevenir complicaciones futuras. Tu salud ósea es una inversión en tu independencia y bienestar a largo plazo.